TRĄDZIK RÓŻOWATY (ROSACEA)
Definicja
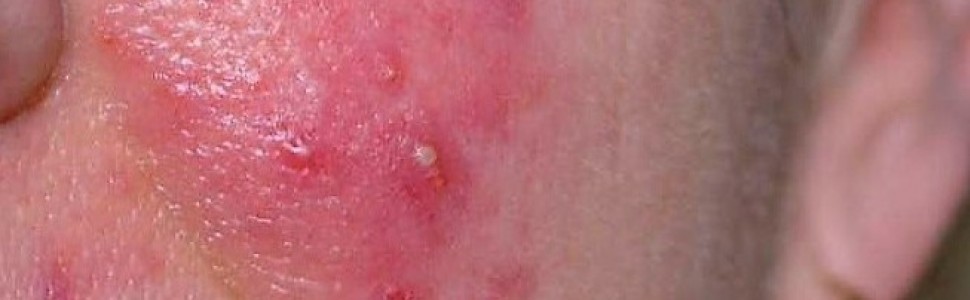
Jest to przewlekła, zapalna, postępująca choroba skóry z charakterystycznymi rozszerzeniami naczyń krwionośnych na rumieniowym podłożu, głównie w środkowej części twarzy. W okresach zaostrzeń pojawiają się dodatkowo grudki, krosty i nacieki sinoczerwonej barwy.
Epidemiologia
Częstość występowania trądziku różowatego waha się znacznie w różnych populacjach od 1% do 22%. Dotyczy przede wszystkim rasy kaukaskiej. Pierwsze objawy mogą pojawić się w każdym wieku, ale najczęściej pomiędzy 30. a 50. rokiem życia u obu płci. Postać przerosła (phyma) dotyczy częściej mężczyzn (20:1). Kilkadziesiąt lat temu kobiety chorowały 3-krotnie częściej w porównaniu z mężczyznami. Obecnie ta przewaga zmniejsza się (2:1).
Etiologia i patogeneza
Etiologia i patogeneza nie zostały jednoznacznie ustalone. Dużą rolę odgrywają czynniki genetyczne. Przykładem są Irlandczycy, u których bardzo częste występowanie trądziku różowatego określane bywa jako ,,przekleństwo Celtów”. Wywiad rodzinny jest dodatni średnio w 30% przypadków. Rozwój badań podstawowych pozwolił wyodrębnić nowe istotne mechanizmy patofi zjologiczne w aktywności i naturalnym postępie trądziku różowatego:
■ wrodzony charakter wzmożonej odpowiedzi immunologicznej,
■ wzorce receptorów,
■ drogi zapalenia,
■ peptydy przeciwbakteryjne (AMP),
■ proteazy naskórkowe i ich wielokierunkowy wpływ na skórę,
■ skórny system antyoksydacyjny,
■ oddziaływanie czynników neurogennych na odpowiedź immunologiczną,
■ oddziaływanie czynników neurogennych na regulację naczyniową.
Ścieżka patogenetyczna trądziku różowatego rozpoczyna się od pobudzenia przez bodziec wyzwalający. To z kolei wpływa na wzrost prekursora katelicydyny (hCAPI8) oraz wzrost proteazy serynowej (kallikreiny-5). Zwiększona aktywność obu enzymów stymuluje wzrost LL 37 (długa forma peptydów zależnych od katelicydyny), pobudzenie komórek zapalnych (neutrofilów, komórek T), angiogenezy oraz ekspresję IL-8. Istnieje wiele czynników zewnątrz- i wewnątrzpochodnych wyzwalających lub zaostrzających zmiany chorobowe.
Czynniki zewnątrzpochodne
■ Dieta: gorące posiłki płynne i stałe, ostre przyprawy (pieprz, papryka, ocet, musztarda, keczup, chrzan), intensywne smaki (kwaśny), alkohol (nawet małe ilości i niskoprocentowe), czekolada, orzechy, sery (ostre, pleśniowe, żółte).
■ Promieniowanie UV (średnio u 20-30% chorych).
■ Leki: glikokortykosteroidy, inne hormony (miejscowe i ogólne) o dużej lub średniej mocy działania stosowane przewlekle.
■ Skrajne warunki klimatyczne: zimno, upał, silny wiatr, odczuwalna wilgotność powietrza.
■ Czynniki zawodowe: źródła wysokiej temperatury (praca przy piecach w gastronomii, hutach szkła i metali).
■ Czynniki chemiczne: środki czyszczące, zapachowe (aerozole), rozpuszczalniki, farby, kosmetyki różnego typu.
■ Stres i przewlekłe zmęczenie.
■ Duży wysiłek fizyczny.
Czynniki wewnątrzpochodne
■ Miesiączka.
■ Ciąża (może powodować zmiany hormonalne bezpośrednio wpływające na unaczynienie skóry i ciężki przebieg – trądzik różowaty piorunujący).
Poglądy dotyczące wewnątrzpochodnych czynników potencjalnie spustowych uległy zmianie. Ogniska infekcji wewnątrzustrojowych (Helicobacter pylori, pasożyty jelitowe), choroby przewodu pokarmowego (nadkwaśność, niedokwaśność, zaburzenia trawienia) jako przyczyna powstania trądziku różowatego przez część autorów są negowane. Podobne opinie dotyczą zasiedlenia przez Demodex folliculorum i wyzwolenia przez nie reakcji zapalnej (rosacea-like demodicosis).
Lokalizacja zmian
Wykwity chorobowe typowo zajmują środkową część twarzy, bez wyraźnej granicy, w tym policzki, nos, środkowy obszar czoła, uszy, powieki, skórę na zewnątrz pod dolnymi powiekami i podbródek. Rzadko opisywane są przypadki zajęcia szyi (przód i powierzchnie boczne), dekoltu lub ramion.
Obraz kliniczny
Morfologia wykwitów i przebieg trądziku różowatego są zmienne, nawet u tego samego chorego na przestrzeni lat, stąd powszechnie został przyjęty podział na 4 typy kliniczne.
W podtypie rumieniowo-naczyniowym wykazano wrodzoną zwiększoną odpowiedź immunologiczną w postaci zwiększonej regulacji prozapalnej i naczyniowej uwarunkowanej genetycznie. Mechanizm ten odpowiada za wczesny początek choroby. W skórze obecne są nacieki okołonaczyniowe z limfocytów (głównie Th 1 CD4+), makrofagów i komórek tucznych.
W podtypie grudkowo-krostkowym odgrywają rolę zarówno zwiększona wrodzona odpowiedź immunologiczna, jak i geny zwiększonej odpowiedzi immunologicznej typu adaptacyjnego. Najczęściej obserwowane są dwa pierwsze typy trądziku różowatego. Podtyp przerosły (phyma) i oczny nie występują samodzielnie, lecz towarzyszą w różnym stopniu i nasileniu podtypom I i II.
Podtyp phyma – jest przerostem tkanki łącznej, który może wystąpić w każdej fazie trądziku różowatego – od początkowej łagodnej do ciężkiej. Rhinophyma – najczęściej spotykany, łagodny, guzowaty przerost tkanek nosa. Nos jest powiększony o nierównej powierzchni i konsystencji. Z poszerzonych ujść gruczołów łojowych wydobywa się po uciśnięciu tłusta, mazista treść. Kolor skóry nosa jest sinoczerwony, niekiedy ze znacznymi teleangiektazjami. Metophyma – przerost skóry środkowej części czoła. Gnatophyma – przerost podbródka. Philtrophyma – przerost tkanek nad górną wargą w obrębie rynienki. Otophyma – przerost uszu. Blepharophyma – przerost powiek.
Podtyp oczny trądziku różowatego. Dotyczy średnio 10-20% chorych na trądzik różowaty w różnych postaciach. Często wymaga konsultacji i dodatkowo leczenia okulistycznego.Trądzik różowaty nieleczony, przy obecności czynników zaostrzających, przybiera na sile. Poza powszechnie występującym rumieniem, który staje się wyraźny, rozległy i trwały, pojawiają się coraz liczniejsze grudki, krosty lub guzowate nacieki. Powszechną skargą pacjentów jest uczucie pieczenia i ściągania skóry. Część cech klinicznych ma stały charakter, inne pojawiają się w okresie zaostrzenia.
Histopatologia
Ma znaczenie pomocnicze. W biopsji obecne są poszerzone naczynia krwionośne i limfatyczne, elastosis actinica, wokół naczyń nacieki z limfocytów i histiocytów. Niewielkie ziarniniaki, włóknienie skóry, przerost gruczołów łojowych, znacznie poszerzone lejki mogą zawierać nużeńce (Demodex folliculorum).
Badania laboratoryjne
Nie ma technik laboratoryjnych niezbędnych do rozpoznania trądziku różowatego. W przypadkach wątpliwościważne są badania, które pomogą wykluczyć jednostki chorobowe z kręgu rozpoznania różnicowego.
Rozpoznanie ostateczne
Oparte jest na dokładnym wywiadzie rodzinnym i osobniczym, przewlekłym zapalnym charakterze zmian rumieniowych, obecności teleangiektazji, grudek, krost w środkowej części twarzy i wykluczeniu innych podobnych morfologicznie jednostek chorobowych.
TRĄDZIK POSPOLITY
Epidemiologia
Występuje głównie w okresie pokwitania, ale również powyżej 20. roku życia. Trwa średnio 3-5 lat, u 50% chorych dłużej, nawet powyżej 10 lat. Umiejscowienie głównie w okolicach największego zagęszczenia jednostek włosowo-łojowych. Na twarzy – 99%, plecach – 90%, klatce piersiowej – 78%, rzadziej na kończynach.
Etiopatogeneza
Pierwotna przyczyna choroby nie jest znana. Zwykle długo i na ciężki trądzik chorują młodzi ludzie z dodatnim wywiadem rodzinnym. Przemawia to za udziałem czynników genetycznych. Poznane zostały zjawiska patogenetyczne, które mają niezaprzeczalny udział w rozwoju zmian klinicznych. Jednak opinie dotyczące tego, który z czynników i dlaczego zapoczątkowuje zmiany chorobowe, są podzielone. Do najważniejszych zjawisk patogenetycznych należą: stan zapalny jednostek włosowo-łojowych, nadprodukcja łoju, łojotok, zaburzenia rogowacenia ujść jednostek włosowo-łojowych, kolonizacja gruczołów łojowych przez Propionibacterium acnes. Miejscem zaburzeń jest jednostka włosowo-łojowa. Tam pojawiają się liczne limfocyty T CD4+, makrofagi, IL-1, IL-6. Stan zapalny prowokowany jest wzajemnym oddziaływaniem bakterii P. acnes na jednostkę włosowo-łojową oraz nadmiernym wydzielaniem łoju o nieprawidłowym składzie przez sebocyty. P. acnes należy do fizjologicznej mikrofl ory skóry. U chorych na trądzik pospolity może ich być 3-6 razy więcej w mieszku włosowym w porównaniu z osobami zdrowymi (103-106 vs. 10-102). U chorych można je wykryć w wykwitach niezapalnych i zapalnych. Ich ostateczna rola w rozwoju procesu chorobowego jest wielokierunkowa, ale nieustalona jednoznacznie. Udowodniono istotny udział P. acnes w rozwoju stanu zapalnego, zaburzeniach keratynizacji, produkcji i składzie łoju, wrodzonej (stymulowanie receptorów TLR-2, TLR-4, CD 14 na monocytach i makrofagach) i nabytej odpowiedzi immunologicznej. Następstwem pobudzenia TLR jest produkcja IL-β i IL-6, które stymulują keratynizację ujść mieszków włosowych oraz sebocyty jednostek włosowo-łojowych.
Rola łoju w patogenezie trądziku pospolitego
Łój jest tłustą, nieco lepką wydzieliną sebocytów. W jego skład wchodzą trójglicerydy, wolne kwasy tłuszczowe, estry wosku, skwalen, cholesterol. Hydrolizowane przez P. acnes i Staphylococcus epidermidis trójglicerydy dostarczają dużych ilości wolnych kwasów tłuszczowych. Nadmierna ilość łoju i jego zmieniony skład wzmagają stan zapalny, mogą pobudzać keratynizację ujść gruczołów łojowych i dalej nasilać łojotok. Sebocyty uczestniczą także w złożonych reakcjach neuroendokrynnych (substancja P, kortykoliberyna). Ich aktywność stymulowana jest przez dihydrotestosteron z udziałem enzymu 5 α-reduktazy typu I.
Diagnostyka
Dokładny wywiad jest częścią postępowania diagnostycznego. Trądzik rozpoznawany jest zwykle na podstawie obrazu klinicznego: łojotoku, zaskórników, grudek, krost, zapalnych nacieków. Głębokie wykwity z naciekiem zapalnym pozostawiają blizny o charakterze: ice-pick, zanikowe, przerosłe, pozaciągane oraz przebarwienia pozapalne.
Czynniki zaostrzające trądzik
■ Wpływ hormonów. Zaostrzenie przed miesiączką deklaruje 60-70% kobiet.
■ Dieta. Zaostrzenia wyraźnie zależne od diety dotyczą niewielkiego odsetka chorych. W badaniach klinicznych kontrolowanych wyniki są rozbieżne. Dotyczyły one związku ze spożywaniem węglowodanów, białek, tłuszczów oraz kalorycznością diety.
■ Zespół policystycznych jajników. Objawy nasuwającepodejrzenie zespołu: nieregularne miesiączki, zaburzenia płodności, otyłość, insulinooporność, hirsutyzm. Należy skontrolować poziom testosteronu, prolaktyny, glukozy, hormonów tarczycy, cholesterolu, trójglicerydów. Konieczna jest konsultacja endokrynologa i ginekologa.
Wpływ promieniowania słonecznego na przebieg trądziku
Brak jednoznacznych wyników badań wpływu promieniowania słonecznego na trądzik. Natomiast sztuczne źródła światła UVA/UVB, światła niebiesko-czerwonego, niebieskiego, fioletowego, zielonego, TPD, IPL, laser KTP przynosiły czasową poprawę stanu klinicznego.
ŁOJOTOKOWE ZAPALENIE SKÓRY (ŁZS)
Definicja
(syn. łupież, wyprysk łojotokowy) ŁZS jest powszechnie występującym zapalnym schorzeniem, o cyklicznym przebiegu, pojawiającym się w okolicach łojotokowych, polegającym na powierzchownym drobnopłatkowym złuszczaniu lub tworzeniu pokładów żółtych tłustych łusek.
Lokalizacja
Typowe umiejscowienie dotyczy skóry owłosionej głowy, brwi, rzęs, twarzy, okolicy małżowin usznych, okolicy mostka i okolicy między łopatkami.
Etiologia
Pierwotna przyczyna nieznana.
Patogeneza
Jest złożona, zmiany chorobowe są rezultatem wzajemnego oddziaływania pomiędzy skórą, mikroflorą skóry a jej systemem immunologicznym.
Czynniki wyzwalające:
■ stres, zmęczenie,
■ skrajności pogodowe, częściej zaostrzenia zimą;
■ rzadkie mycie, używanie kosmetyków zawierających alkohol,
■ łojotok,
■ trądzik zwyczajny,
■ otyłość, nieprawidłowe odżywianie, nadużywanie alkoholu,
■ choroby neurologiczne, stan po udarze, choroba Parkinsona,
■ zakażenie HIV.
Diagnostyka
Oparta głównie na cechach klinicznych. Zajęte okolice łojotokowe, ogniska o niewielkich monetowatych do rozległych obszarów powierzchownego drobnopłatkowego złuszczania. Czasem łuska jest wyraźnie żółta i tłusta. Utrata włosów głowy, brwi, rzęs przy nasilonym stanie zapalnym. Okresowo świąd. Skłonność do samoograniczania choroby zwłaszcza latem. Pomocne jest badanie histopatologiczne.
Diagnostyka różnicowa
■ Atopowe zapalenie skóry – cztery kryteria główne (rodzinny wywiad alergiczny lub osobniczy w kierunku atopii, morfologia i umiejscowienie zmian, przewlekły przebieg, silny świąd) i kilkanaście mniejszych niewystępujących w łojotokowym zapaleniu skóry.
■ Łuszczyca – płasko wyniosłe spoiste grudki, pokryte srebrzystymi, łatwo oddzielającymi się łuskami, obecne zwłaszcza w miejscach narażonych na urazy. Wykwity na skórze owłosionej nie powodują wypadania włosów. Możliwość wywołania objawu Koebnera i Auspitza. Rozstrzyga badanie histopatologiczne.
■ Łupież różowy Giberta – powierzchowne, medalionowate wykwity, typowo układające się wzdłuż linii żeber oraz w dosiebnych częściach kończyn. Obecność blaszki macierzystej.
■ Grzybica powierzchowna – kontakt z chorym na grzybicę człowiekiem lub zwierzęciem. Pierwsze wykwity pieniążkowate najczęściej w okolicach odsłoniętych, poszerzające się obwodowo, wyraźna obwódka zapalna. We wstępnym rozpoznaniu ma zastosowanie lampa Wooda. Ogniska chorobowe z obecnością Malassezia furfur wywołują luminescencję w kolorach żółtobiałym lub miedzianopomarańczowym. Rozstrzyga badanie mikologiczne na obecność Malassezia z zeskrobin naskórka. Najczęściej w łojotokowym zapaleniu skóry izolowane są M. globosa i M. restricta. Nie ma zgodności poglądów, czy są one czynnikiem przyczynowym, ale ich farmakologiczne usunięcie powoduje remisję łojotokowego zapalenia skóry.
■ U chorych na atopowe zapalenie skóry występują wysokie miana przeciwciał w surowicy przeciw Malassezia w porównaniu z grupami odniesienia. Grzyby Malassezia uważa się u tych chorych za czynnik alergizujący.
■ Badanie ilości łusek u chorych na łojotokowe zapalenie skóry za pomocą zjawiska odblaskowego odbicia lustrzanego, z użyciem kamer Visioscan VC98, Visiopor PP 34. Metoda jest przydatna w ocenie postępów leczenia.
■ Badanie w celu wykrycia nużeńca ludzkiego (Demodex folliculorum, Demodex brevis). Procedurę opisano w podrozdziale dotyczącym trądziku różowatego.
■ Badania specjalistyczne – w skrawkach skóry zmienionej chorobowo wykazano obniżony metabolizm lipidów, natomiast podwyższoną odpowiedź immunologiczną, proliferację komórek, apoptozę i różnicowanie komórek. Wykazano też obecność molekuł sygnałowych – malassezin oraz specyficznych fosfolipaz.
Źródło:
Trznadel-Grodzka E., Tyc-Zdrojewska E., Kaszuba A.: Choroby łojotokowe, [w:] Metody diagnostyczne w dermatologii, wenerologii i mikologii lekarskiej. Z. Adamski, A. Kaszuba (red.), t. II. Wyd. Czelej, Lublin 2015: 235-247.